Introductie
Wereldwijd zijn er op dit moment grote uitbraken van mazelen.1-3 Recente cijfers van de WHO laten zien dat er halverwege 2019 meer meldingen waren dan in elk jaar sinds 2006 en drie keer zoveel als in dezelfde periode in 2018.1 Na de laatste grote mazelenuitbraak in Nederland in 2013-2014 werden er jaarlijks slechts enkele mazelengevallen gediagnosticeerd. Sinds 2018 neemt het aantal echter weer toe, met in de eerste zeven maanden van 2019 meer dan 50 gemelde gevallen.
Een infectie met het mazelenvirus gaat gepaard met koorts, hoesten, neusverkoudheid en conjunctivitis. Enkele dagen later treedt er exantheem op. Vanaf vier dagen vóór tot vier dagen na het begin van het exantheem wordt het mazelenvirus in grote hoeveelheden door de patiënt uitgescheiden en kan één mazelenpatiënt in een vatbare populatie 12 tot 18 personen infecteren.4 Bij een klinische verdenking van mazelen is strikte isolatie dus noodzakelijk.
Ook na vaccinatie met het levend verzwakt vaccin worden incidenteel koorts en vlekjes gezien (zogeheten ‘vaccinitis’)5 en kan een kind het vaccinvirus uitscheiden. Secundaire gevallen hiervan zijn echter niet gepubliceerd.6 Strikte isolatie van een ‘vaccinitis’-casus is dan ook niet nodig. Het klinisch onderscheid tussen een reactie op vaccinatie of een acute infectie is in een achtergrond van lage mazelencirculatie makkelijker dan bij een toegenomen incidentie en/of diverse uitbraken. Daarnaast sluit recente vaccinatie een acute infectie niet uit.
Casuïstiek
In één week komt er vanuit twee verschillende GGD-regio’s een verzoek voor mazelendiagnostiek bij twee jonge kinderen met een klinische verdenking van mazelen, één met een op dat moment onbekende vaccinatiestatus en een ander één week na de eerste BMR-vaccinatie. In beide gevallen wordt overgegaan tot isolatie in afwachting van diagnostische bevestiging.
Laboratoriumdiagnostiek: RT-PCR en/of IgM-serologie
Bij een groot deel van de in 2019 gemelde gevallen van mazelen in Nederland is laboratoriumdiagnostiek verricht, meestal door middel van een kwantitatieve RT-PCR (qPCR). De qPCR wordt bij voorkeur uitgevoerd op klinische monsters die op niet-invasieve wijze zijn verzameld, zoals speeksel/keeluitstrijk en urine. Daarmee biedt de qPCR grote voordelen als laagdrempelige vorm van laboratoriumdiagnostiek. Het aantonen van mazelenvirus-specifieke IgM-antistoffen in serum is vooral relevant bij personen bij wie het exantheem al een aantal dagen geleden is ontstaan, aangezien het mazelenvirus-RNA dan soms niet meer detecteerbaar kan zijn in speeksel en/of urine. In deze gevallen is het aan te raden (ook) een bloedmonster af te nemen voor detectie van mazelenvirus-specifieke IgM- en IgG-antistoffen.
Waarom een snel onderscheid tussen wildtype- en vaccinvirus?
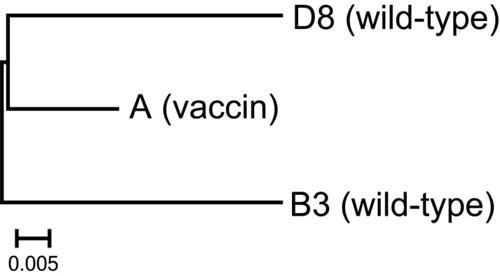
Na vaccinatie met levend verzwakte virussen vindt altijd (beperkte) virusreplicatie plaats in de gastheer. Deze virusreplicatie is noodzakelijk om een goede immuunrespons te laten plaatsvinden. Infecties met wildtype- of vaccinvirus kunnen momenteel van elkaar worden onderscheiden door middel van genotypering, omdat de nucleotidensequentie van het mazelenvaccinvirus afwijkt van het wildtypemazelenvirus (figuur 1).7
Dit is echter een relatief langdurende procedure en kan leiden tot onnodige isolatie van een patiënt. Om deze reden wordt er nu een nieuwe qPCR geïmplementeerd die wildtypevirus direct van vaccinvirus kan onderscheiden.8,9 Met deze qPCR kan binnen enkele uren het onderscheid gemaakt worden tussen infecties met vaccin- en wildtypevirus. Deze tijdswinst zal vooral belangrijk zijn voor het nemen van maatregelen in het kader van de publieke gezondheid. In de tweede casus bleek na enkele dagen isolatie inderdaad sprake te zijn van een vaccinstam. De eerste casus had ‘echte’ mazelen.