<p>Een decennium MMM<strong><br /> </strong><span class="Smaller90"><em>Een inkijk in de opleiding, nu en in de toekomst</em></span></p>
Samenvatting
De MMM-opleiding bestaat inmiddels een decennium. In deze periode zijn de nodige aanpassingen doorgevoerd om de opleiding te verbeteren. In de toekomst zal er nog (verder) moeten worden gewerkt aan verschillende onderwerpen.
Voor de opleiding tot MMM is het noodzakelijk om de samenstelling van het logboek aan te passen, zodat ook de nieuwste ontwikkelingen, zoals implementatie NGS, massaspectrometrie, moleculaire sneldiagnostiek of de implementatie van geautomatiseerde systemen, in de opleiding worden behandeld. Voor het verkrijgen en behouden van de ISO-accreditatie moet een laboratorium zich aan veel regels (normelementen) houden. Dit is voor een groot deel de verantwoordelijkheid van de MMM, waardoor het van belang is dat hier gedurende de opleiding voldoende aandacht aan wordt gegeven.
Hoewel de MMM wordt opgeleid in de medische microbiologie, zijn er verschillende centra waarin de MMM ook verantwoordelijk is voor de moleculaire diagnostiek van de pathologie en/of klinische chemie. De verwachting is dat dergelijke samenwerkingen verder worden uitgebreid. Een externe stage van de MMM-io naar een centrum met de opleiding tot klinisch-moleculair bioloog in de pathologie (KMBP) zou daarom zinvol zijn.
Na 10 jaar opleiden is de MMM inmiddels goed ingeburgerd in de microbiologische laboratoria. Vanwege de almaar uitbreidende moleculair-microbiologische diagnostiek en daarnaast de reeds doorgevoerde en op handen zijnde fusies van verschillende laboratoria, en vanwege de introductie van zorgnetwerken en laboratoria met regiofuncties, is het verstandig om opnieuw de behoefteberaming uit te voeren.
De verdere professionalisering van de opleiding zal bovenaan de agenda blijven staan. De erkenning van de MMM-opleiding door de overheid en de bijbehorende financiële middelen voor de opleiding zijn van essentieel belang. Een samenwerking met de opleiding tot KMBP zou hieraan kunnen bijdragen. Als de opleiding is erkend (en er financiering is) zal het ook makkelijker zijn om visitaties van opleidingscentra te organiseren, wat bijdraagt aan de kwaliteit van de opleiding. Samenwerking in Europa met betrekking tot een MMM-opleiding is tot op heden nog niet van de grond gekomen, maar is wel een onderwerp dat voor de toekomst van belang blijft.
Inleiding
Verleden
Inmiddels al weer 10 jaar geleden (2007) is tijdens de algemene ledenvergadering van de NVMM officieel het besluit genomen om een opleiding tot medisch-moleculair microbioloog (MMM) te starten.1 Een stuurgroep bestaande uit moleculair microbiologen en artsen-microbioloog (AM) hebben vervolgens een tweejarige opleiding met logboek uitgewerkt. Het uitgangspunt van de opleiding was, en is nog steeds, een praktijkgericht leermodel naar analogie van de opleiding tot AM zoals dat op dat moment werd gebruikt. Bij de MMM-opleiding ligt de focus op moleculaire technologie, maar ook op algemene medische microbiologie om de communicatie tussen AM en MMM optimaal te laten verlopen in de dagelijkse praktijk. Na een overgangsperiode waarbij een aantal moleculair microbiologen op basis van expertise en ervaring de status MMM hebben verkregen, is de opleiding officieel begonnen.
Sindsdien is er veel gebeurd, waarbij er initieel een concilium is benoemd. Dat bestaat momenteel uit de erkende opleiders: dr. E. Claas LUMC, dr. R. Molenkamp AMC/VUmc, dr. R. Schuurman UMCU, dr. W. Melchers Radboud UMC, prof. dr. H. Niesters UMCG en prof. dr. P. Savelkoul MUMC. Naast het instellen van een concilium zijn geleidelijk ook de eisen ingevoerd die landelijk worden gesteld aan een formele opleiding, zoals een beroepsprofiel, nascholing, eindtermen, behoefteraming en instapeisen (bijvoorbeeld door SMBWO erkend zijn als medisch-microbiologisch onderzoeker; zie MMO bij www.SMBWO.nl).
De eisen voor MMM-herregistratie zijn ingericht naar analogie van de AM-nascholing, weliswaar met een andere focus. Dit is geformaliseerd binnen de commissie Nascholing NVMM en geregistreerd in het PE-online systeem voor opvolging van 200 punten per vijf jaar voor verlenging van de MMM-erkenning.
Heden
Op dit ogenblik zijn er 48 MMM-en geregistreerd. Hiervan zijn er inmiddels drie met pensioen. De meeste MMM-en werken momenteel in microbiologische diagnostieklaboratoria en houden zich bezig met de moleculaire diagnostiek van infectieziekten. Waar het 10 jaar geleden met name de academische en de grotere perifere centra waren die de MMM in dienst namen, is de MMM-functie momenteel algemeen aanwezig, ook in diverse niet-academische microbiologische laboratoria. Ook het bedrijfsleven heeft in toenemende mate interesse in de MMM en enkele MMM-en hebben inmiddels de overstap naar deze sector gemaakt. Dit heeft uiteraard te maken met de grote vlucht die de moleculaire diagnostiek heeft gemaakt. Deze is mede ontstaan door de introductie van real time PCR-apparatuur die geschikt is voor routinediagnostiek, maar vooral ook door de specifieke kennis van de MMM-en. Hierdoor is Nederland een voorloper op het gebied van moleculair-microbiologische diagnostiek, met veel door de MMM-groep ontwikkelde ‘in house’-testen. De goede samenwerking binnen de Werkgroep Moleculaire Diagnostiek van Infectieziekten (WMDI, www.wmdi.nl) , waarbij uitwisseling van protocollen en kennis een grote rol heeft gespeeld en ook nu nog van belang is, is hiervoor de basis geweest. Niet alleen binnen Nederland maar ook Europees spelen de MMM-en een belangrijke rol, zoals prominente deelname aan diverse werkgroepen van de ESCMID (ESGMD en ESGEM) en bij (de organisatie van) de tweejaarlijkse European Meeting on Molecular Diagnostics (www.EMMD.nl). Deze meeting is inmiddels uitgegroeid tot een internationaal zeer populair congres en geeft ook goed de richting weer van het moleculaire vak, zowel op het gebied van microbiologie als op andere moleculaire vakgebieden.
De opleiding MMM is niet onopgemerkt gebleven bij andere medische laboratoriumspecialisten. Zo heeft de Nederlandse Vereniging voor Pathologie (NVVP) inmiddels een opleiding tot klinisch moleculair bioloog in de pathologie (KMBP), mede gebaseerd op de MMM-opleiding (www.pathology.nl). Hierdoor is een verbreding van het vakgebied opgetreden, waarbij de moleculaire werkzaamheden in sommige instituten niet meer beperkt blijven tot alleen de medische microbiologie. Dit heeft weer geleid tot een meer algemene benaming van klinisch-moleculair bioloog (KMB). Ook op dit moment zijn er nog diverse actuele thema’s die een rol spelen bij de huidige functie en consolidatie van het vak MMM. Deze zullen verderop in dit artikel worden toegelicht.
Toekomst
De veranderingen in de diagnostiek, die zich in de afgelopen jaren voltrokken, zijn wellicht de grootste veranderingen in het vakgebied sinds het ontstaan van het vak medische microbiologie ten tijde van Robert Koch en Louis Pasteur, zo’n 150 jaar geleden. De moleculaire diagnostiek zorgt ervoor dat er meer gedetecteerd wordt (ook van niet of moeilijk kweekbare micro-organismen) en dat men sneller micro-organismen kan identificeren, om daarmee de behandeling te optimaliseren. De technologieën die hierbij een rol spelen, worden steeds complexer en stellen steeds zwaardere eisen aan het vak van de MMM. Het in de juiste (klinische) context plaatsen van de resultaten en de beperkingen van deze complexe technologieën is juist het vakgebied waar de MMM van toegevoegde waarde is en zal zijn. De opleiding zal hier de komende jaren op worden aangepast, waarbij nieuwe potentiële toepassingen zoals microbioom-, metaboloom- en resistoomanalyse naar het niveau van klinische diagnostiek moeten worden getild. De standaardisatie, verificatie en dataopbouw die hiervoor nodig zijn, komen aan bod in de MMM-opleiding maar moeten verder worden uitgebreid. Daarnaast worden de moleculaire toepassingen op gebied van preventie steeds belangrijker, zoals moleculaire typering in het kader van infectiepreventie. Ook daarbij is technologie, opbouw van databanken en kennis van algoritmen van groot belang om het vak medische microbiologie op een volgend niveau te krijgen.
De opleiding
De basis
Voordat iemand aan de opleiding tot MMM mag beginnen, dient hij of zij gepromoveerd te zijn op een relevant moleculair-biologisch onderwerp en bovendien erkend te zijn als medisch-microbiologisch onderzoeker bij de Stichting voor opleiding tot medisch-biologisch wetenschappelijk onderzoeker (SMBWO). De MMM-opleiding duurt in principe twee jaar en is individueel, op maat ingericht; de inhoud van de opleiding wordt afgestemd op werkervaringen en promotietraject.
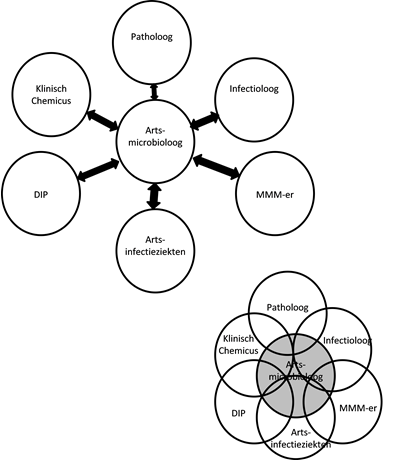
Gedurende de opleiding is er veel aandacht voor het zelfstandig leren verrichten, coördineren en implementeren van moleculair-diagnostische verrichtingen. Hierbij moet worden gedacht aan het opzetten en valideren van nieuwe testen, het aansturen van de analistengroep en het aanzetten tot verbeteringen in de verschillende werkprocessen, zoals de aanschaf van nieuwe apparatuur. De diagnostiek van infectieziekten is een breed veld en het is dan ook de bedoeling dat de MMM in opleiding (MMM-io) kennis krijgt van al deze facetten, door (externe) stages te lopen bij bacteriologische, virologische, schimmel- en parasitologische onderdelen van het medisch-microbiologisch laboratorium. Verder ligt er gedurende de opleiding veel nadruk op het contact met de kliniek, door middel van het bijwonen van (multidisciplinaire) klinische besprekingen met infectiologen, artsen-microbioloog, IC-artsen, et cetera. Het vergroten van het inzicht in de kliniek en in de patiënt is essentieel en helpt de MMM-io richting te geven aan de verdere ontwikkeling van de moleculaire diagnostiek van infectieziekten.
In principe vindt de opleiding tot MMM plaats in een AM-opleidingsinstituut (voornamelijk de academische ziekenhuizen) aangevuld met een aantal stages in perifere laboratoria waar tevens MMM-en werken. Ook is het mogelijk om vanuit een perifeer laboratorium de opleiding tot MMM te volgen. In dat geval dient daar wel een MMM werkzaam te zijn die fungeert als dagelijks aanspreekpunt voor de MMM-io. Ook in een dergelijke situatie vindt de opleiding plaats onder verantwoordelijkheid van de opleider uit een van de opleidingsinstituten. De perifeer opgeleide MMM-io dient tijdens zijn opleiding tevens zes maanden mee te draaien met de moleculaire diagnostiek in het opleidingsinstituut. Zo kan hij naast de perifere locatie ook kennis nemen van de werkzaamheden van de MMM in een academische setting, inclusief de samenwerking met de aiossen die daar opgeleid worden.
De vorderingen van de opleiding en de gevolgde cursussen worden bijgehouden in een logboek, dat dient als leidraad zodat iedere MMM-i.o. in ieder geval op dezelfde onderwerpen wordt opgeleid. De invulling ervan gaat in overleg met de opleider en is, zoals eerder vermeld, afhankelijk van werkervaring en kennis van de MMM-io. Zo kan er voor het uitbreiden van kennis over de mycologie bijvoorbeeld gekozen worden voor deelname aan een mycologiecursus of kan de MMM-io meelopen op een laboratorium waar uitgebreide mycologische kennis aanwezig is en diagnostiek wordt gevoerd. Daarnaast nemen de MMM-en io deel aan de managementcursus voor aiossen. Het logboek wordt tussentijds geëvalueerd met de opleider en aan het einde van de opleiding wordt dit beoordeeld door het concilium MMM. De huidige vorm van het logboek is, vanwege de snelle ontwikkelingen in de moleculaire diagnostiek, op sommige vlakken achterhaald. Op dit moment wordt daarom een nieuwe vorm ontwikkeld.
Gedurende de opleiding is er landelijk veel contact tussen de MMM-en in opleiding. Als eerste organiseren zij samen de zogeheten MMM-dag, voorafgaand aan de NVMM-Voorjaarsvergadering, en stellen zij het programma samen: een dag met (inter)nationale sprekers, met als doel verdieping te brengen in actuele moleculaire diagnostiek-thema’s. Daarnaast komen zij periodiek samen in het opleidingscentrum van een van de MMM-en in opleiding. Tijdens deze bijeenkomst worden lopende zaken besproken is er vaak een gastspreker. De organiserend MMM-io zorgt voor een interessant programma, veelal met aandacht voor de expertise van het betreffende laboratorium. Daarnaast is het leuk en leerzaam om een rondleiding te krijgen door het (moleculaire) laboratorium waar men te gast is.
Ontwikkelingen in het veld en verbreding van de opleiding
Vooral sinds de introductie van next generation sequencing (NGS) verandert er veel binnen de moleculaire diagnostiek van infectieziekten. Tijdens de opleiding zal daarom steeds meer aandacht worden besteed aan technologische kennis van NGS-platforms en bio-informatica om NGS-´pipelines´ op te zetten, om zodoende whole genome sequencing (WGS) en metagenomics binnen de diagnostiek mogelijk te maken.
Met de snelle ontwikkelingen op het gebied van bacteriële typering komt het routinematig typeren ook dichterbij. Dit zal weer een grote impact hebben op het gebruik van moleculaire typering als moleculaire routinediagnostiek voor de infectiepreventie, zowel lokaal binnen de instelling als regionaal binnen het zorgnetwerk .
Naast deze typisch moleculair-biologische ontwikkeling is er de laatste jaren een enorme ontwikkeling op het gebied van massaspectrometrie. Behalve voor determinatie van bacteriën wordt de malditof de laatste jaren ook gebruikt voor bacteriële typering, het vaststellen van resistentie et cetera. Naast de malditof zijn er andere massaspectrometers in ontwikkeling voor proteomics- en metabolomics-doeleinden. De verwachting is dat deze nieuwe applicaties in de toekomst belangrijke pijlers worden binnen de medisch-moleculaire microbiologische diagnostiek.
Een ander belangrijk onderwerp is automatisering en robotisering van moleculaire diagnostiek. Het aantal verschillende bepalingen dat wordt verricht op een moleculair-diagnostisch laboratorium, gekoppeld aan toegenomen complexiteit van logistiek, is het afgelopen decennium drastisch toegenomen. Automatisering en robotisering speelt hierbij een essentiële rol. Ook fouten in menselijk handelen worden voorkomen, denk aan verwisseling van monsters en uitslagen, waardoor de kwaliteit van de patiëntenzorg naar een nog hoger niveau wordt getild.
Tot slotte is er sprake van een toenemende vraag naar sneldiagnostiek voor verschillende pathogenen, wat bijvoorbeeld van belang is voor het snel kunnen staken of aanpassen van antibiotische therapie of het kunnen opheffen van isolatiemaatregelen. Het is van belang goed na te denken over de juiste inpassing van dergelijke systemen in de diagnostiek, iets waar een MMM meer en meer mee te maken krijgt. Werken volgens de ISO15189-norm is ondertussen gemeengoed geworden in de meeste laboratoria en vergt van eenieder die in een geaccrediteerd medisch-microbiologisch laboratorium werkt een hoop aandacht en inzet. Dit geldt natuurlijk ook voor de MMM, die vaak een belangrijke taak heeft in het kwaliteitsmanagement. Op dit moment is er wel ruimte ingericht binnen de opleiding voor het werken volgens een kwaliteitssysteem, maar voor het goed beheersen van normering gesteld volgens ISO15189 is aanvullende ruimte nodig. Niet alleen veranderingen vanwege de internationale ISO-accreditaties hebben veel werk en regulaties met zich meegebracht, ook de aankomende CE-IVD-verordening zal de nodige effecten hebben op de invulling van en mogelijkheden in de (moleculaire) microbiologie.
Bovengenoemde onderwerpen zijn voorbeelden van nieuwe ontwikkelingen in het werkveld van de MMM, die structureel hun plaats moeten gaan krijgen in de opleiding. De vraag is of de noodzakelijke verbredingen en verdiepingen die nodig zijn om het takenpakket van de MMM in de toekomst te waarborgen, nog wel passen binnen een tweejarige opleiding. Voor de huidige situatie geldt dat, gegeven de relatief beperkte duur van de opleiding, dit zou kunnen betekenen dat andere zaken minder belicht worden. Evaluatie en prioritering van opleidingsdoelen zullen daarom structureel onderwerp van discussie moeten zijn.
Professionalisering
Sinds de introductie van de opleiding tot MMM wordt er een logboek gebruikt, dat niet alleen dient als leidraad om alle relevante moleculaire technieken en medisch-microbiologische onderdelen de revue te laten passeren, maar ook om de voortgang van de MMM-io te volgen en te registreren. Ondanks dat de precieze invulling per thema verschilt per opleidingsinstituut en per MMM-io, op geleide van maatwerk afhankelijk van de ervaring en achtergrond van de kandidaat, is op deze manier wel gewaarborgd dat iedere MMM-io met dezelfde facetten uit de medische microbiologie bekend raakt.
Zoals in de vorige paragraaf al is gesteld, is periodieke evaluatie en aanpassing van het logboek noodzakelijk om de te behandelen onderwerpen van de opleiding actueel te houden. Een jaarlijkse bijeenkomst van de leden van het concilium, MMM-io en MMM-en die recent de opleiding hebben afgerond, is een goed forum om dergelijke evaluaties uit te voeren. Daarnaast is deze bijeenkomst ook een mooie gelegenheid om allerlei andere opleidingszaken in een breed gezelschap te bespreken, voor continue verbetering van de opleiding.
Competentiegericht opleiden is nog niet doorgevoerd in de MMM-opleiding, maar staat wel al enige tijd op de agenda.1 Het zou de MMM-opleiding meer analoog maken aan de AM-opleiding, waar dit al geruime tijd gebeurt. Naast competentiegericht opleiden is het van toegevoegde waarde om 360-gradenterugkoppeling in te voeren, ook in analogie met de AM-opleiding. Hoewel dit niet direct bijdraagt aan de kwaliteit van de opleiding in het algemeen, is het wel waardevol voor de individuele MMM-io. De (gecertificeerde) MMM is immers een spin in het web van de moleculair diagnostiek, omdat deze in nauw contact staat met analisten, AM, het management en mogelijk aanvragers van binnen en buiten de instelling.
Sinds de start van de opleiding in 2007 is het concilium MMM verantwoordelijk voor de invulling en ontwikkeling van de opleiding en alle aspecten die daarbij horen. Er wordt geen toezicht gehouden op de (kwaliteit van de) opleiding door een onafhankelijke partij, zoals wel gebeurt door de Registratiecommissie geneeskundig specialist (RGS) van de KNMG bij de AM-opleiding. De MMM-opleiding is weliswaar door de NVMM geaccordeerd, maar nog niet erkend als specialistische vervolgopleiding door de overheid en daardoor niet centraal gefinancierd. De opleiding tot MMM is hierdoor geheel afhankelijk van financiering door de (opleidings-)centra, die een MMM-io gedurende twee jaar aanstellen en financieren uit eigen budget. Uit de behoefteraming is naar voren gekomen dat het voldoende is om per opleidingscentrum doorlopend één MMM op te leiden. De opleiding/opleider is echter geen onderdeel van de centrale opleidingscommissie (COC), dat als doel heeft om een optimaal opleidingsklimaat te bevorderen en te handhaven.
Samengevat, de MMM-opleiding moet nog verder worden geprofessionaliseerd, waarbij visitatie van de opleiding en erkenning door de overheid met financiële ondersteuning belangrijke mijlpalen zijn.
Positionering MMM-opleiding
Financiering van de opleiding
Een belangrijk aspect bij het opleiden van een MMM is de financiering van de opleiding. De kosten hiervoor moeten momenteel nog door de opleidingscentra en/of laboratoria zelf worden opgebracht. Om in aanmerking te komen voor een landelijke vergoeding moeten opleidingen aan een aantal voorwaarden voldoen. Dat zijn onder andere erkenning door de beroepsvereniging, een opleidingsplan en voorwaarden, instapeisen, nascholing, beroepsprofiel, Concilium en behoefteraming. Aan deze voorwaarden voldoet de MMM-opleiding al een aantal jaren. Niettemin is de groep vrij klein om een apart landelijk opleidingsbudget voor te creëren. Overleg met NFU en NVZ heeft aangetoond dat de mogelijkheid om voor financiering in aanmerking te komen reëel is, zeker als dit met een aantal andere vergelijkbare vakgebieden samen kan gaan. Momenteel is er overleg met de NVVP om samen op te trekken op dit gebied. De groep wordt hiermee groter, waardoor er opnieuw kan worden getracht de financiering rond te krijgen. Dit blijkt echter een route van lange adem, die ook de nodige kosten met zich meebrengt.
Functieomschrijving
De functie van MMM heeft zich de afgelopen jaren een waardevolle toevoeging aan het vak medische microbiologie getoond. De functie heeft steeds meer inhoud en duidelijkheid gekregen en MMM-en zijn ook binnen de NVMM als registerlid prominent aanwezig. Dit betekent ook dat het beroepsprofiel van de MMM recent weer is geactualiseerd (http://www.nvmm.nl/beroepsinformatie/beroepsprofiel-mmm/). Hierin wordt het vak van MMM omschreven als: een medisch ondersteunend specialist, verantwoordelijk voor de moleculaire diagnostische richting binnen de medisch-microbiologische laboratoria. De MMM heeft de verantwoordelijkheid om, in samenspraak met andere vakspecialisten, de moleculaire diagnostiek te implementeren, te onderhouden en verder uit te bouwen. De functie van de MMM bestaat uit het verrichten, coördineren en implementeren van moleculair-diagnostische en moleculair-epidemiologische diagnostiek binnen de medische microbiologie. Daarnaast verricht de MMM wetenschappelijk onderzoek in het kader van nieuwe ontwikkelingen en/of diagnostiek, laboratoriummanagement, ISO15189, beleidsvorming, onderwijs, en/of voorlichting. Naast samenwerking met medisch specialisten (bijvoorbeeld artsen-microbioloog en infectiologen) is er ook actief overleg met andere zorgprofessionals, zoals andere klinisch-moleculair biologen en medisch-microbiologisch onderzoekers (MMO), via de diverse werkgroepen binnen de NVMM en daarbuiten.
Dit laat onverlet dat de functie binnen verschillende laboratoria nog heel verschillend wordt ingevuld, waarbij de MMM vooral als wetenschapper en minder als meedenkend microbioloog wordt ingezet. Juist dit laatste is in de opleiding prominent aanwezig om kruisbestuiving te bevorderen in de dagelijkse praktijk.
De arbeidsrechtelijke belangen van de MMM-en na de opleiding worden behartigd door de Vereniging voor Moleculair Diagnostici in de Gezondheidszorg (VMDG) als het gaat om cao-onderhandelingen en functiebeoordelingen. In dit kader is de functie van MMM gelijk beoordeeld binnen het functieprofiel van Medisch Ondersteunend Specialist (klinische chemie, klinische moleculaire genetica, klinische fysica). Belangrijke onderdelen van deze functietypering zijn: een substantiële bijdrage leveren aan de beschikbaarheid - en toepassing van vernieuwende - en (moleculair) diagnostische methoden naar de huidige stand van zaken, geschikt voor het oplossen van complexe vraagstellingen en een bijdrage kunnen leveren aan beslissingen rond het klinisch handelen.
Met dank aan Rob Schuurman (voorzitter Concilium MMM) voor het kritisch lezen van het manuscript.
Bronnen
- www.pathology.nl.
- SMBWO site: http://www.smbwo.nl/.
- WMDI site: http://www.nvmm.nl/vereniging/commissies-en-werkgroepen/wmdi/.
- NTMM Thema Moleculaire diagnostiek, nr. 4; Dec. 2016.
- NTMM Thema Infectiepreventie, nr. 3; Sept. 2016.
- Bruggeman, CA. De opleiding tot medisch moleculair microbioloog van MMO naar MMM.
- Een nieuwe opleiding voor diagnostiek van infectieziekten, NTMM nr. 1; blz. 18-23; 2010.