Samenvatting
Meningitis en encefalitis op de kinderleeftijd zijn zeldzame maar ernstige aandoeningen geassocieerd met neurologische restverschijnselen en een hoge mortaliteit. Vroege diagnostiek en adequate start van behandeling zijn dan ook essentieel om de langetermijnuitkomsten van deze patiënten te verbeteren. Met de introductie van landelijke vaccinatieprogramma’s gericht op een groot aantal bacteriële en virale verwekkers is het aantal ‘klassieke’ infecties, zoals een meningokokkenmeningitis, de afgelopen decennia drastisch gedaald in de westerse wereld. Meer en meer treden niet-bacteriële pathogenen op de voorgrond als verwekkers van meningo-encefalitis, zoals neurotrope virusinfecties of immuungemedieerde processen. Klinisch onderscheid tussen de verschillende verwekkers blijkt lastig door het ontbreken van goede gegevens over de incidentie, symptomatologie, diagnostiek, morbiditeit en mortaliteit van deze niet-bacteriële verwekkers van meningitis en encefalitis op de kinderleeftijd. Dit wordt mede veroorzaakt door de afwezigheid van een goede nationale registratie.
Summary
Meningitis and encephalitis are rare but severe diseases in children, associated with long term neurological sequelae and high mortality rates. Early recognition and start of treatment are especially important to improve long-term outcome in these patients. Partly due to the introduction of nationwide vaccination programs - targeting the most important bacterial and viral causative pathogens - a decline in the incidence of bacterial and ‘classical’ infections such as meningococcal meningitis is noted in the western world over the last decade. Non-bacterial pathogens now emerge as the most important causes of meningitis and encephalitis in children. These diseases are mostly caused by neurotropic viruses as well as immune mediated processes. Clinical differentiation between different pathogens remains difficult because of a lack of available data on incidence, symptoms, diagnostic test results, morbidity and mortality on these causes of meningitis and encephalitis. No such data are currently available by lack of a national registration or surveillance system.
Inleiding
Infecties van het centraal zenuwstelsel, zoals meningitis (een ontsteking van de meningen) en encefalitis (een ontsteking van het hersenparenchym geassocieerd met neurologische disfunctie) zijn zeldzame, maar gevreesde ziektebeelden bij kinderen en kunnen gepaard gaan met hoge morbiditeit en mortaliteit. De afgelopen decennia is er veel veranderd op het gebied van de epidemiologie en diagnostiek van deze infecties, onder andere door de introductie van succesvolle vaccinatieprogramma's gericht tegen de meest voorkomende bacteriële en virale verwekkers. Tevens heeft de (microbiële) diagnostiek naar deze verwekkers een enorme vlucht genomen. In dit artikel wordt een overzicht gegeven van de epidemiologie en pathogenese, de klinische verschijnselen, het diagnostisch arsenaal en de behandeling van meningitis en encefalitis op de kinderleeftijd. Het ontstaan van bacteriële meningitis verloopt volgens een aantal stappen. Via hematogene verspreiding bereiken bacteriële pathogenen de subarachnoïdale ruimte waar vervolgens een uitgebreide inflammatoire reactie ontstaat op verscheidene bacteriële celwandproducten die vrijkomen ten gevolgen van bacteriële lysis. Dit inflammatoire proces wordt gemedieerd door de productie van verscheidene cytokinen. Er is weinig bekend over het precieze mechanisme waarmee virussen de bloed-hersenbarrière passeren. In de literatuur zijn er verscheidene pathogenesemechanismen en transmissieroutes beschreven die per virale verwekker verschillen. Auto-immuungemedieerde menigo-encefalitiden ontstaan doordat zich immunoglobulinen vormen tegen neuronale oppervlakte-eiwitten, met als gevolg een inflammatoire reactie en demyelenisatie.1,2
Epidemiologie
De jaarlijkse incidentie van bacteriële meningitis was de afgelopen decennia stabiel en bedraagt 2,1 per 100.000 inwoners; het gaat hier om zowel kinderen als volwassenen.3 Jaarlijks worden er wereldwijd ongeveer 275.000 sterfgevallen (zowel kinderen als volwassenen) aan bacteriële meningitis gerapporteerd, waarvan veruit de meeste in derdewereldlanden.4,5
Vergelijkbare informatie over het voorkomen van virale meningitis en encefalitis wereldwijd ontbreekt, omdat er niet standaard wordt onderzocht op niet-bacteriële pathogenen en nationale registratiesystemen ontbreken. Voor het stellen van een diagnose wordt deels gevaren op de kliniek in combinatie met ondersteunende diagnostiek (beeldvorming en laboratoriumbepalingen). Hierbij ontstaat een tweede probleem: bij het ontbreken van een standaard diagnostische definitie van meningitis en encefalitis ontstaat er variabiliteit in de gebruikte diagnostische criteria en daarmee in de beschikbare gegevens omtrent incidentie. Deze grote onderlinge verschillen in definitie maken het moeilijk om internationale gegevens te vergelijken. Daarnaast zijn de wereldwijde verschillen in incidentie van meningitis en encefalitis sterk afhankelijk van de aanwezigheid van een succesvol vaccinatieprogramma en de kwaliteit van de gezondheidszorg.
Sinds de introductie van vaccins tegen de meest voorkomende bacteriële oorzaken van meningitis (H. influenzae type B, S. pneumoniae en N. meningitidis type C) is de incidentie van bacteriële meningitis in de Westerse wereld sterk gedaald.6-8 In toenemende mate worden niet-bacteriële oorzaken geassocieerd met ontstekingen van het centraal zenuwstelsel. Hiertoe behoren infecties door neurotrope virussen, met als belangrijkste verwekkers enterovirussen, het herpessimplexvirus, varicellazostervirus en tekenencefalitisvirus.9
Tevens is er (zeer waarschijnlijk mede door succesvolle vaccinatieprogramma’s) een verschuiving te zien in het optreden van meningo-encefalitis veroorzaakt door virale verwekkers. Door bijvoorbeeld de introductie van vaccins gericht tegen de mazelen is de incidentie van mazelengemedieerde encefalitis sterk gedaald. Dit geldt ook voor subacute scleroserende panencefalitis (SSPE), een zeer zeldzame vorm van chronische encefalitis die jaren na initiële besmetting met het mazelenvirus ontstaat. SSPE kent vaak een aspecifiek begin met leer- en gedragsstoornissen, dat zich snel progressief kan uitbreiden tot ernstige neurologische disfuncties en uiteindelijk een vegetatieve toestand. De diagnose SSPE is vaak goed de stellen op basis van typische klinische symptomen (frequent optredende gegeneraliseerde myoklonieën) en kenmerkende afwijkingen bij elektro-encefalografie (EEG).10
Op dit moment is het herpessimplexvirus (HSV) de belangrijkste oorzaak van encefalitis op de kinderleeftijd.11 Er worden twee belangrijke subtypes onderscheiden: HSV-1 en HSV-2. Beide kunnen meningo-encefalitis veroorzaken en kennen hetzelfde beloop en behandeling, waardoor het klinisch niet van belang is om een onderscheid te maken tussen deze twee subtypes. Van verscheidene andere virussen is bekend dat zij soms meningo-encefalitis kunnen veroorzaken, zoals het epstein-barrvirus (EBV), cytomegalovirus (CMV), humane herpesvirussen (HHV6 en HHV7), mazelenvirus, bofvirus en verscheidene arbovirussen.
Twee groepen virussen die recent veel aandacht hebben gekregen als belangrijke verwekkers van meningitis en encefalitis op de kinderleeftijd zijn de entero- en parechovirussen, behorend tot de familie van de picornavirussen.12-14 Enterovirussen zijn de belangrijkste verwekkers van virale meningitis op de vroege kinderleeftijd. Parechovirussen zijn een bekende oorzaak van neonatale sepsis met een piekincidentie in de eerste drie maanden. Na het eerste levensjaar neemt de incidentie van beide sterk af. Daarnaast zijn beide virussen geassocieerd met neurologische restverschijnselen zoals verminderd cognitief vermogen, met name bij neonaten en immuungecompromitteerde patiënten.15-16
De epidemiologie van encefalitis kent regionale verschillen, zoals blijkt uit de recente uitbraken van centraalzenuwstelselinfecties door enterovirussen in Azië (en meer specifiek de uitbraken van enterovirus 71-infecties in China.14,17 Tevens gelden westnijlvirusinfecties sinds enkele jaren als endemisch in de Verenigde Staten, terwijl dit virus tot verkort vooral werd geassocieerd met infecties in derde wereldlanden.18
Encefalitis heeft niet altijd een bacteriële of virale oorsprong. Ook verscheidene immuungemedieerde processen kunnen encefalitis veroorzaken, zoals acute disseminated encephalomyelitis (ADEM) en N-methyl D-aspartaat receptor antibodies encephalitis (anti-NMDAR). Ook hier betreft het vaak een zelflimiterend beeld. In zeldzame gevallen is er wel sprake van blijvende morbiditeit.19
Bij een groot deel van de kinderen die zich presenteren met meningo-encefalitis wordt echter geen verwekker geïsoleerd. Exacte gegevens over de grootte van deze groep ontbreken. Een eerdere studie onder volwassenen vond in ongeveer de helft van de gevallen alleen een infectieuze oorzaak voor een meningo-encefalitis.20 Het is belangrijk kritisch te blijven kijken naar de diagnostiek die wordt uitgevoerd bij kinderen die zich presenteren met de verdenking op een meningo-encefalitis.
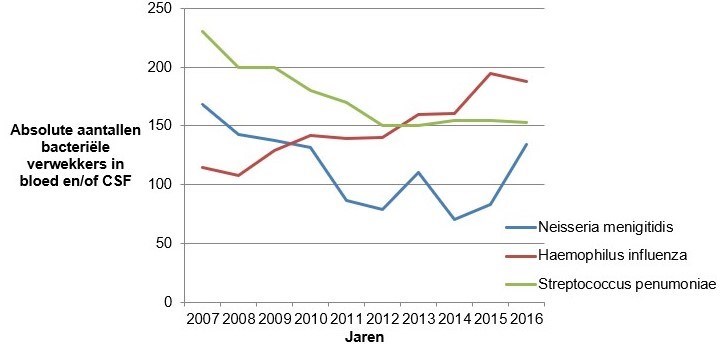
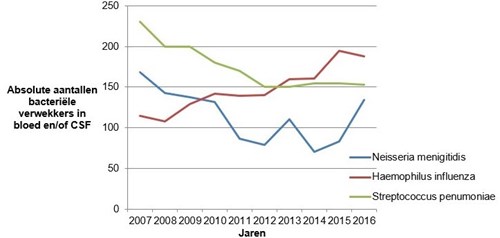
In Nederland is er een uitgebreid vaccinatieprogramma tegen de belangrijkste bacteriële verwekkers van menigo-encefalitis op de kinderleeftijd. Sinds 2002 worden Nederlandse kinderen op een leeftijd van 14 maanden gevaccineerd met het MenC-vaccin tegen serotypes A, C en Y. Gezien de recente stijging van het aantal gevallen van menigitis op de kinderleeftijd door Neisseria meningitidis serotype W heeft de minister van Volksgezondheid besloten vanaf 2018 ook dit serotype in het vaccinatieprogramma op te nemen. Sinds 1993 worden kinderen in het eerste levensjaar gevaccineerd tegen Haemophilus influenzae. Sinds 2006 bestaat er een landelijke vaccinatie tegen Streptococcus pneumoniae, die in het eerste levensjaar plaatsvindt. Het effect van het landelijke vaccinatieprogramma wordt weergegeven in figuur 1.
Kliniek, diagnostiek en behandeling
Het stellen van de klinische diagnose meningitis of encefalitis wordt in de praktijk bemoeilijkt door het brede scala aan aspecifiek presenterende symptomen. Aanvullende diagnostiek is hierdoor in vrijwel alle gevallen noodzakelijk. De meest voorkomende symptomen zijn koorts, malaise, hoofdpijn, epileptische aanvallen en een verminderd bewustzijn.21 Een late diagnose of inadequate behandeling kan echter tot snelle progressie van de ziekte leiden, met hoge morbiditeit als gevolg.22 Langetermijncomplicaties die worden gezien zijn gehoorverlies, permanente hersenbeschadiging, cognitieve disfuncties, motorische afwijkingen en zelfs overlijden.23 Langetermijncomplicaties zijn vooral geassocieerd met bacteriële meningitis en in mindere mate met virale meningitis, waarbij met name een Streptococcus pneumoniae-meningitis is geassocieerd met een slechtere prognose op lange termijn. Het optreden van langetermijncomplicaties voor specifieke virale verwekkers is minder onderzocht, met uitzondering van meningo-encefalitis veroorzaakt door het herpessimplexvirus, dat is geassocieerd met een hoge mortaliteit.24 Wel is duidelijk dat vroege diagnostiek en start van adequate behandeling met antibiotica of antivirale middelen belangrijk zijn om de langetermijnuitkomsten te voorkomen of verbeteren.25
De gouden standaard in de diagnostiek van meningo-encefalitis is tot op de dag van vandaag liquoranalyse verkregen via lumbaalpunctie. Naast de liquoranalyse wordt standaard bij elke patiënt een bloedkweek afgenomen om een bacteriële verwekker uit te sluiten. Hiernaast worden moleculair-diagnostische technieken gebruikt voor de detectie van pathogenen in liquor door real-time PCR-testen om verschillende bacteriële en virale pathogenen aan te tonen.26 Multiplex PCR’s kunnen binnen 24 uur uitslagen geven over de meest voorkomende verwekkers. Dat het nodig is om verscheidene diagnostische testen te gebruiken, blijkt uit het regelmatig ontbreken van pleiocytose in liquor bij kinderen met een positieve PCR voor entero- of parechovirussen. Tevens kan de PCR negatief zijn bij kinderen met een meningo-encefalitis op basis van een entero- of parechovirus terwijl deze wel kan worden aangetoond met een PCR op feces en/of een keelwat. Soms is diagnostiek op andere materialen nodig: bij verdenking op flavivirussen of andere exotische virussen dient ook serologie te worden ingezet, omdat het virus maar korte tijd aantoonbaar is in de liquor. Voor het aantonen van enterovirussen verdient het aanbeveling om ook een PCR op keelwat en feces in te zetten, omdat bepaalde enterovirussen (zoals het recent circulerende EV-D68) niet in liquor aantoonbaar zijn, maar wel een beeld van meningo-encefalitis kunnen geven.
Naast de microbiologische diagnostiek wordt aanvullend klinisch-chemisch en immunologische liquor- en bloedonderzoek en neuro-radiologisch onderzoek verricht om inzicht te krijgen in de etiologie van een meningo-encefalitis. In het klinisch-chemisch onderzoek kunnen verscheidene infectiemarkers worden bepaald. In het bloed kan worden gekeken naar de algemene infectiemarkers zoals: C-reactieve proteïne, leukocytengetal en procalcitonine. In de liquor zijn de waarden van leukocyten, totaaleiwit, verlaagd glucoseratio en de openingsdruk bij liquorpunctie beschreven. Interpretatie van deze resultaten blijkt in de praktijk moeizaam, omdat de laboratoriumbepalingen vaak aspecifiek zijn, en omdat de individuele markers niet sensitief en specifiek genoeg zijn om daarmee bacteriële en virale verwekkers van meningo-encefalitis op de kinderleeftijd van elkaar te onderscheiden. Aanvullende beeldvormende diagnostiek kan bestaan uit: magnetic resonance imaging (MRI), computertomografie (CT) en elektro-encefalografie (EEG). Deze onderzoeken kunnen helpen in de etiologie en verdere behandeling van een kind met een meningo-encefalitis. Er is bewijs dat kinderen met afwijkingen op MRI, CT of EEG een slechtere langetermijnuitkomst hebben dan kinderen zonder afwijkingen.27 Deze bevinding sluit aan bij het gegeven dat kinderen die zich presenteren met epileptische insulten slechtere neurologische uitkomsten hebben dan kinderen zonder neurologische afwijkingen.28
De etiologie van encefalitis op de kinderleeftijd wordt door een aantal factoren bepaald, zoals leeftijd en het aanwezig zijn van een immuundeficiëntie. Zo wordt een HSV-encefalitis vaker gezien bij jongere kinderen, terwijl immuungemedieerde encefalitis vaker gevonden wordt bij oudere kinderen.1
De behandeling van meningo-encefalitis is sterk afhankelijk van de onderliggende verwekker of oorzaak. De behandeling van een bacteriële meningitis bestaat uit een snel antibacterieel beleid gericht tegen de meest waarschijnlijke verwekkers samen met dexamethason. Na het detecteren van de bacteriële verwekker in liquor middels bacteriële kweek of PCR wordt getracht de antibiotische behandeling te versmallen. De behandeling van een virale meningo-encefalitis is vaak lastiger en laat meer ruimte voor discussie, omdat het hier vaak een zelflimiterende aandoening betreft. Bij HSV-encefalitis is het nodig om vlot antivirale therapie (aciclovir) te starten, om de korte- en langetermijnuitkomsten van HSV-geïnfecteerde kinderen te verbeteren.29 Voor overige virale meningo-encefalitiden bestaat er nog geen antivirale therapie en moet men volstaan met ondersteunende therapie. Immuungemedieerde encefalitiden kunnen worden behandeld met intraveneuze immunoglobulinen (IVIG) en ondersteunende therapie.
Samenvattend komt meningitis en encefalitis op de kinderleeftijd nog steeds voor, maar is de epidemiologie in de afgelopen decennia - mede door de komst van succesvolle vaccinaties - veranderd. Ondanks de ontwikkelingen in het terugdringen van (bacteriële) meningitis en (virale) encefalitis en de verbeteringen in de microbiologische diagnostische mogelijkheden, blijven meningitis en encefalitis geassocieerd met serieuze langetermijnconsequenties en neurologische restverschijnselen. Vroege diagnostiek en adequate start van behandeling zijn essentieel voor een zo gunstig mogelijke uitkomst. De noodzaak tot verder onderzoek en een betere registratie wordt onderstreept door het gebrek aan accurate gegevens over incidentie, morbiditeit en mortaliteit. Omdat bij een groot deel van de patiënten met meningo-encefalitis op de kinderleeftijd geen microbiële verwekker of immunologisch proces wordt aangetoond, blijft investering in toereikende diagnostische technieken een aandachtspunt.